不育症
|
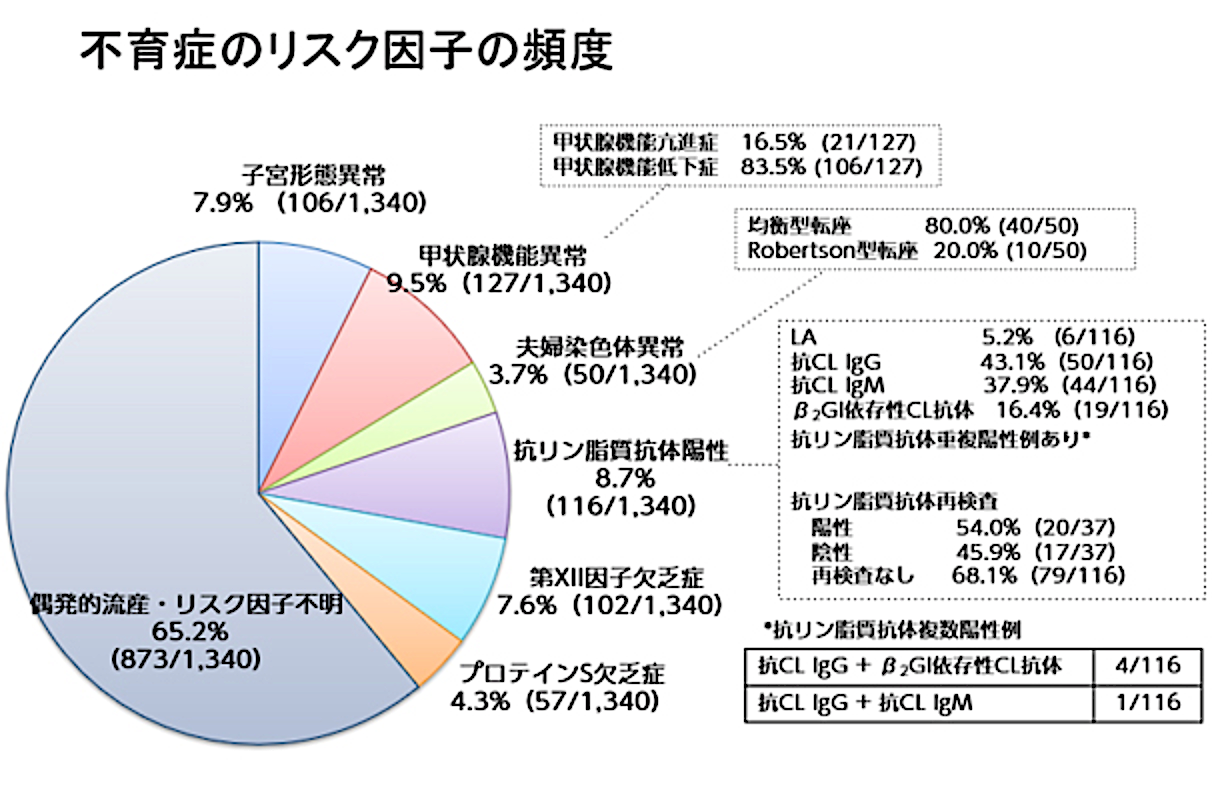
不育症とは 2回以上流産・死産を経験した場合を不育症(recurrent pregnancy loss)といいます。ただし異所性妊娠(子宮外妊娠)や絨毛性疾患は流産回数に含めません。不育症に習慣性流産(3回以上の流産)と反復流産(2回の流産)は含まれます。 (流産は妊娠21週6日までの胎児死亡、死産は妊娠22週以降の胎児死亡) 生化学的妊娠(biochemical pregnancy)は日本と米国(ASRM;American Society of Reproduction Medicine米国生殖医学会)では妊娠回数に含みませんが、欧州(ESHRE;European Society of Human Reproduction and Embryologyヨーロッパ生殖医学会)では2017年にガイドラインが変更され妊娠回数に含めています。 日本においても2021.3.31に発表された『不育症管理に関する提言2021』で「生化学的妊娠を3回以上反復する場合を反復生化学的妊娠として不育症に準じた原因検索を行う。」と提言しています。 一方で、日本産科婦人科学会のガイドライン(産科編2020 CQ204)では「原因の有無に関わらず流産の連続が2回の場合を反復流産、3回以上の場合を習慣性流産と呼ぶ」と『連続性』に言及していますが、ASRMとESHREでは連続性を不育症の条件とはしていません。夫婦染色体構造異常に起因する不育症では、出産を交えて流産が不連続に起こることがしばしば経験されます。したがって生児がいても、また流産が不連続に起こっていても、夫婦染色体検査を行う意義はあり、不育症の概念に合致していると考えられます。 不育症検査は2回以上の流産・死産を経験した患者に勧めることになりますが、不育症の主要なリスク因子である抗リン脂質抗体症候群の臨床基準に「1回以上の妊娠10週以降の原因不明子宮内胎児死亡」という項目があるため、このような流・死産歴が1回でもあれば不育症に準じて扱うべき、と考えられています。 【不育症の頻度】 日本人では2回以上の流産を経験する頻度は4.2%、3回以上の流産を経験する頻度は0.88%といわれています。我が国では2回以上の流産を経験した不育症患者が約3.1万人存在し、そのうち約6,000人が3回以上の流産を経験していると推定されます。不育症の症例は毎年蓄積していくので、正確なデータはありませんが、日本における不育症患者数は30〜50万人程度とも推定されています。
【不育症の検査・スクリーニング法】 <推奨スクリーニング>
不育症のスクリーニング検査を行っても
約50%以上で原因が特定できません。 |